La loi du 2 février 2016 a reconnu la sédation profonde et continue maintenue jusqu’au décès comme un nouveau droit pour le patient. Cette pratique sédative peut être réalisée en centre hospitalier mais également à domicile. La HAS a rédigé des recommandations en ce sens. Afin de pouvoir répondre au cadre législatif et suivre les recommandations de la HAS, l’HADAN a proposé de travailler sur le sujet au groupe de travail des médecins coordonnateurs des HAD de Lorraine qu’elle a initié.
COMITÉ DE PILOTAGE
• Dr EL MARJANI Samir Médecin Coordonnateur HADAN (54)
RÉDACTEURS
• Dr DI SANTOLO Cécile Médecin – HADAN – (54)
• Dr BACCARO Claudio Médecin Coordonnateur – HAD de Bar Le Duc – (55)
• Dr DORON Manuel Médecin Coordonnateur – HADAM – (57)
• Dr EL MARJANI Samir Médecin Coordonnateur – HADAN – (54)
• Dr LEVEQUE-DAVAL Céline Médecin Coordonnateur – HADAN – (54)
• Dr MAKIESE Franck Médecin Coordonnateur – HAD CHR Metz-Thionville – (57)
RELECTEURS
• Dr DI SANTOLO Cécile Médecin – HADAN – (54)
• Dr BACCARO Claudio Médecin Coordonnateur – HAD de Bar Le Duc – (55)
• Dr DORON Manuel Médecin Coordonnateur – HADAM – (57)
• Dr FLUCK Annie Responsable de service – HADALU – (54)
• Dr HENRI Aline Médecin SSISPO – ICL – (54)
• Dr LEVEQUE-DAVAL Céline Médecin Coordonnateur – HADAN – (54) •Dr MAKIESE Franck – HAD CHR Metz-Thionville (57)
• Dr MOUCHET Emilie Médecin EMSP/USP – CHRU de Nancy – (54) •Dr EL MARJANI Samir Médecin Coordonnateur – HADAN – (54)
ℹ Présentation de la démarche ℹ
La loi du 2 février 2016 a reconnu la sédation profonde et continue maintenue jusqu’au décès comme un nouveau droit pour le patient. Cette pratique sédative peut être réalisée en centre hospitalier mais également à domicile. La HAS a rédigé des recommandations en ce sens. Afin de pouvoir répondre au cadre législatif et suivre les recommandations de la HAS, l’HADAN a proposé de travailler sur le sujet au groupe de travail des médecins coordonnateurs des HAD de Lorraine qu’elle a initié.
L’objectif a été de mener une réflexion en tenant compte des réalités du terrain et des variabilités de fonctionnement des différentes HAD. Ce groupe de travail s’est réuni courant 2018 et 2019.
Après avoir réfléchi à une procédure décrivant la démarche depuis la demande du patient jusqu’à la mise en œuvre au domicile, chaque membre du groupe a rédigé un document en lien avec cette procédure.
Le groupe a relu et validé l’ensemble des documents :
Ce travail a été réalisé en collaboration avec les équipes spécialisées en soins palliatifs du CHRU de Nancy et de l’Institut de Cancérologie de Lorraine de Nancy.
La réalisation de ce travail nous a permis d’élaborer un socle commun pour répondre à ce type de demande conformément à la loi. Au-delà d’harmoniser nos pratiques, il ouvre la discussion avec les équipes d’HAD, les équipes spécialisées en soins palliatifs, les équipes libérales (IDEL, Médecin traitant…) et les patients.
🕑 Le présent référentiel a été validé en date du 1er Octobre 2019.
• Lorsque le patient atteint d’une affection grave et incurable et dont le pronostic vital est engagé à court terme présente une souffrance réfractaire aux traitements
• Lorsque la décision du patient atteint d’une affection grave et incurable d’arrêter un traitement engage son pronostic vital à court terme et est susceptible d’entraîner une souffrance insupportable.
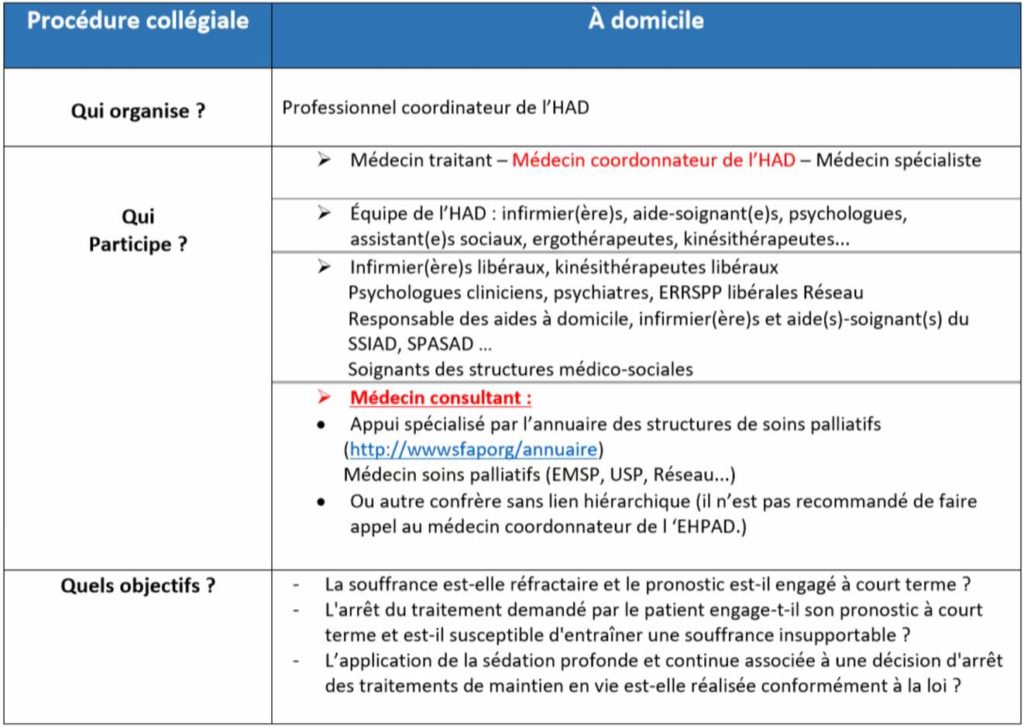
Prérequis organisationnel au sein de l’HAD et dans l’entourage : recommandations HAS
1. HAD avec compétence en soins palliatifs
2. Lien HAD avec équipe d’appui (Réseau, EMSP…)
3. Médecin et IDE joignable 24h/24.
4. IDE pouvant se déplacer 24h/24 (IDE coordinatrice, IDE salariée, IDE libéraux) 5. Aidant fiable présent 24h/24.
• Lorsque le patient ne peut pas exprimer sa volonté et, au titre du refus de l’obstination déraisonnable, dans le cas où le médecin arrête un traitement de maintien en vie, celui-ci applique une SPCMD provoquant une altération de la conscience maintenue jusqu’au décès, associée à une analgésie.
Chacune des étapes doit être consignée dans le dossier médical du patient.
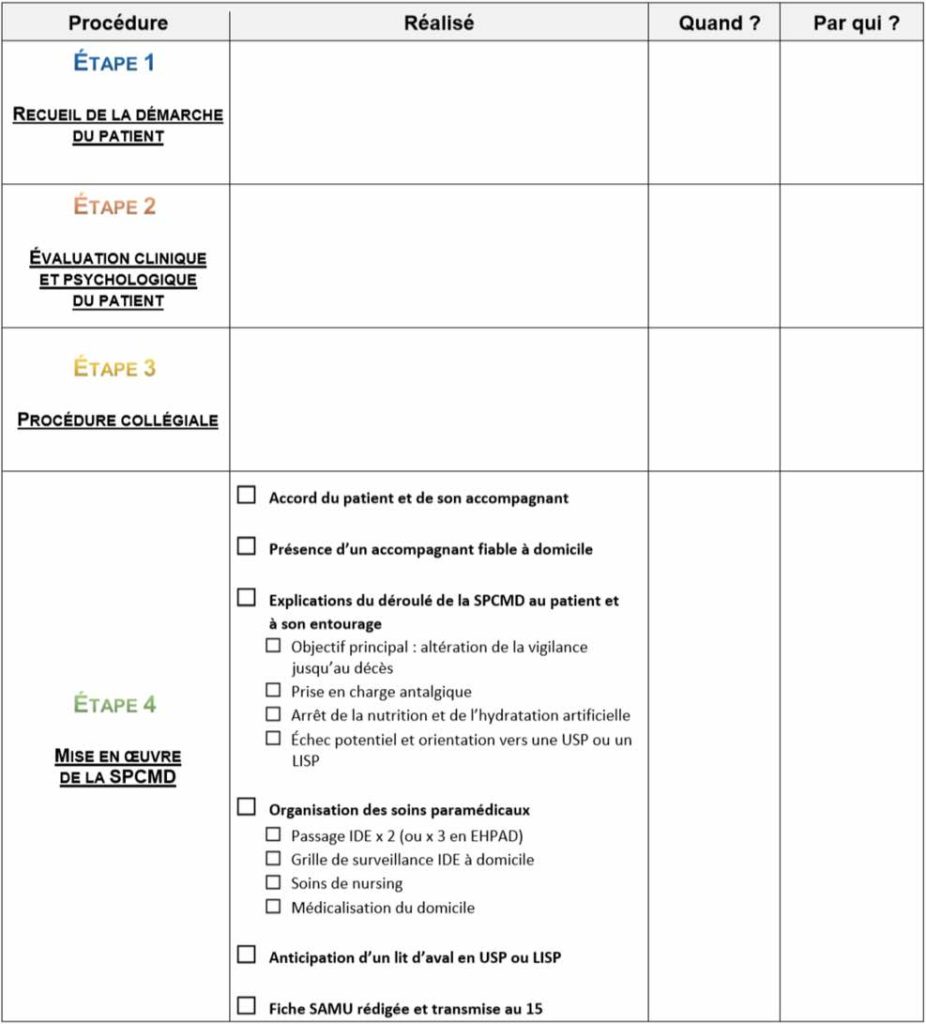
En l’absence de précision législative sur la composition des membres de la procédure collégiale dans cadre de la loi « Leonetti Claeys » n° 2016-87 du 2 février 2016, le groupe de travail des MEDCo d’HAD de Lorraine a décidé de rendre impératif la présence de trois intervenants de deux organismes différents, dont le Médecin Coordonnateur d’HAD et le Médecin consultant.
EMSP : Équipe Mobile de Soins Palliatifs
ERRSPP : Équipe Ressource Régionale de Soins Palliatifs Pédiatriques
HAD : Hospitalisation À Domicile
LISP : Lit Identifié de Soins Palliatifs
SPASAD : Service Polyvalent d’Aide et de Soins À Domicile
SSIAD : Service de Soins Infirmiers À Domicile
USP : Unité de Soins Palliatifs
ℹ BIBLIOGRAPHIE ℹ
L’HADAN est une association d’hospitalisation à domicile créée en 2005 et établie sur 2 sites : Vandoeuvre-les-Nancy et Joeuf.

Les collaborateurs de l’HADAN ont participé à la réalisation d’une empreinte sensorielle, mettant en avant nos valeurs.
Plan du site
Qui sommes nous ?
Être hospitalisé à domicile
Portail des professionnels de santé
Contact
Contactez l’HADAN
Pour consulter notre politique de confidentialité : CLIQUEZ ICI